Mientras Europa lucha por hacer frente al nuevo brote de coronavirus, un médico en España está utilizando el ultrasonido de Point of Care (POCUS: Point of Care Ultrasound) para rastrear su propia enfermedad COVID-19. Sus hallazgos hacen eco de los de otros médicos de primera línea al mostrar que la ecografía puede ayudar con el diagnóstico, el tratamiento y las decisiones de admisión.
El Dr. Yale Tung Chen, médico de medicina de emergencias en un hospital académico de Madrid, fue diagnosticado con COVID-19 luego de una prueba rápida de reacción en cadena de la polimerasa (PCR) el 8 de Marzo. Al igual que sus pacientes, muchos de sus primeros síntomas fueron leves. Un poco más fuerte que un resfriado común, dijo durante un web seminar del 19 de Marzo sobre POCUS para COVID-19.
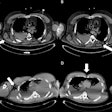
El primer día después del diagnóstico el Dr. Chen tuvo dolor de garganta, tos seca y dolor de cabeza, pero no hubo anomalías en el ultrasonido pulmonar. Todos los videos son cortesía del Dr. Yale Tung Chen.
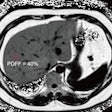
Las ecografías pulmonares iniciales de Chen también parecían normales. Sin embargo, en los días posteriores al resultado positivo de su prueba, el deslizamiento pulmonar comenzó a aparecer lateralmente en la ecografía. También vio algunas líneas B y engrosamiento de la pleura. En el cuarto día, notó consolidaciones subpleurales por primera vez.
Al cuarto día después de su diagnóstico, la ecografía de Chen mostró en su lado izquierdo una línea pleural cada vez más engrosada y dos consolidaciones subpleurales.
"A medida que mi enfermedad progresaba, la parte baja de la espalda comenzó a desaparecer, pero luego se vieron afectados otros puntos, especialmente en los lados, mi fosa axilar, la fosa escapular", dijo.
Durante este tiempo, los síntomas clínicos de Chen, que incluyen fatiga y tos, mejorarían y volverían a empeorar. La naturaleza cíclica de sus síntomas clínicos coincidía con lo que vio en las ecografías.
"Las lesiones en mi espalda comenzaron a desaparecer y luego reaparecieron un par de días después", dijo. "Es algo muy diferente de cualquier otra neumonía viral que hayamos enfrentado en el pasado".
Ahora que está a más de una semana de su resultado positivo, Chen está bien. Su saturación de oxígeno nunca cayó por debajo del 95%, y no ha experimentado distimia, falta de aire o dolor de pecho.
En el día 12 después de su diagnóstico, Chen se sentía mejor, principalmente experimentando tos, náuseas y diarrea. Sus ecografías mostraron que sus consolidaciones subpleurales se estaban resolviendo, pero todavía tenía la pleura engrosada y las líneas B, así como un pequeño derrame.
También se realizó imágenes cardíacas cada dos días, pero no encontró nada.
Señales de advertencia de ultrasonido
Los hallazgos de Chen en sus propias ecografías pulmonares reflejan los hallazgos de los médicos en otros países europeos. El Dr. Mike Stone, ex jefe de la división de ultrasonido de emergencia en el Hospital Brigham and Women's de Boston y jefe de educación del desarrollador de POCUS Butterfly, notó que muchos hospitales en Italia están utilizando el ultrasonido pulmonar como una modalidad primaria o secundaria para pacientes con COVID-19.
El cambio al ultrasonido como opción diagnóstica proviene de la falta de recursos de otro tipo de imágenes de tórax, como la TC, que desde el comienzo del brote ha demostrado su utilidad en la detección de COVID-19. Y debido a que POCUS (Point of Care Ultrasound) se puede usar junto a la cama, evita las preocupaciones sobre la propagación del virus cuando los pacientes se trasladan a diferentes lugares.
"En la actualidad, hay muchos lugares que utilizan la ecografía pulmonar como una modalidad de imagen primaria para tratar de abordar algunos de estos asuntos", dijo Stone durante un web seminar del 19 de Marzo sobre POCUS en COVID-19.
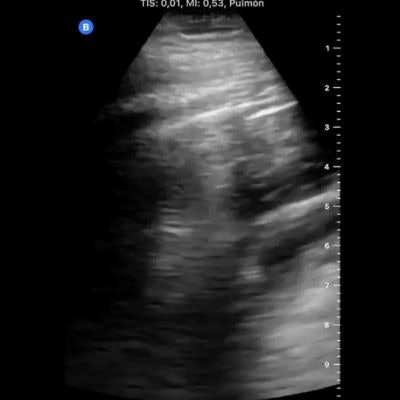
En una ecografía pulmonar normal, las costillas y las sombras son evidentes con una línea pleural que es brillante y suave, dijo Stone. También hay líneas A, que son pistas de reverberación horizontal desde un pulmón lleno de aire.
Pero los pacientes con COVID-19 tienden a exhibir también líneas B focales junto con líneas A normales preservadas, también conocidas como áreas de salto.
"Líneas B irregulares y líneas B confluentes", dijo. "Ese es un patrón que vemos comúnmente en muchas de las imágenes que nos han enviado durante las últimas semanas".
Además, las ecografías de pacientes con COVID-19 muestran una línea pleural engrosada. Los pacientes también pueden tener consolidación subpleural o consolidación tradicional.
"Tienes un área de tejido que parece órgano casi sólido debajo de la línea pleural", dijo Stone. "Tienes algunos broncogramas aéreos. Esto no es diferente de lo que podrías ver en la neumonía bacteriana".
En los pacientes con COVID-19, los hallazgos también fluctúan y son recurrentes, como lo hicieron para Chen. Los pacientes pueden tener líneas A desaparecer, reaparecer unos días más tarde y luego desaparecer nuevamente. La consolidación pleural también puede aumentar y disminuir, según Stone.
Ultrasonido para triaje
Stone encuestó a sus contactos expertos en ultrasonido pulmonar para ver cómo los médicos en España, Italia y otros países han utilizado los sistemas de ultrasonido para clasificar a los pacientes. Si bien advirtió que ningún médico debería tomar decisiones de admisión o alta basándose únicamente en los hallazgos de la ecografía, los médicos utilizaron la ecografía de manera similar.
Para las áreas donde hay pruebas de PCR rápidas, un paciente con hipoxia y una prueba de PCR positiva de SARS-CoV-2 a menudo es admitido en la unidad COVID-19 del hospital, y las imágenes quedan a discreción del proveedor tratante.
"Lo que he escuchado repetidamente de los médicos más afectados en Italia es que en las salas de COVID, cuando hacen rondas, entran y escanean sus pulmones", dijo Stone. "Explorarán su corazón, buscando problemas cardíacos. Explorarán la colapsabilidad [de la vena cava inferior] para hacerse cargo de las tres evaluaciones al mismo tiempo con un solo médico".
En áreas donde las pruebas rápidas de PCR no están disponibles o donde las pruebas se están agotando, la ecografía pulmonar a veces se usa como una modalidad de detección secundaria después de la presentación del paciente y los factores de riesgo COVID-19.
Por ejemplo, Stone no tiene acceso a pruebas rápidas de PCR, por lo que ha estado usando ultrasonido para pacientes con respiración dificultosa.
"Ese es mi disparador", dijo. "Incluso si sus saturaciones de oxígeno son normales, si sienten falta de aire, quiero echar un vistazo a sus pulmones. Así es como estoy tomando esa decisión en este momento".
Del mismo modo, cuando la esposa de Chen se quejó de dolor de garganta leve hace unos días, no pudo acceder a una prueba de PCR. Así que la escaneó con POCUS.
"Había líneas B con la pleura engrosada", dijo. "No necesitaba hacer nada más. Ese fue el resultado positivo que estaba esperando para."
Algunos pacientes que parecen sanos también pueden tener resultados de ecografía "feos". Y aunque los síntomas clínicos, como la hipoxia, la taquicardia y la disnea, pueden retrasarse respecto de los hallazgos de la ecografía, eso no significa que todos los pacientes con resultados preocupantes de la ecografía deban ser admitidos.
"Las decisiones de admisión se basarán en pacientes que están muy enfermos", dijo. "Las personas con hipoxia, las personas con mayor dificultad para respirar que no se ven bien, esos pacientes vendrán sin importar lo que muestre su ultrasonido pulmonar".
Demasiado pronto?
Stone enfatizó que no ha habido tiempo para hacer el tipo de estudios prospectivos basados en evidencia en los que se basa la medicina. Por lo tanto, algunas de estas recomendaciones quedarán desactualizadas rápidamente.
Stone está recopilando datos basados en sus propias experiencias y las de otros médicos que utilizan todo tipo de sistemas de imágenes por ultrasonido en la lucha contra COVID-19. Y hasta ahora, parece que la ecografía pulmonar puede ser una herramienta útil, y no es difícil de aprender.
"La buena noticia es que la ecografía pulmonar, a diferencia de la ecocardiografía, es realmente fácil de aprender", dijo. "La superficie del pulmón es muy accesible. No hay ventanas diminutas para trabajar. He enseñado a personas completamente inexpertas a buscar el deslizamiento pulmonar, las líneas A y B con éxito en menos de 30 ó 40- sesión de minutos. Así que no es un desafío aprender ".